癌症是我国最大的民生健康问题之一,随着医疗科技的发展,我们对抗它的“武器”越来越多,特别是靶向药物带来的全新突破。如今,很多癌症患者面临的问题,不再是“治不了”,而是“治不起”!
继众多靶向药物纳入医保后,近日,福建省医保局发布了部分医疗服务项目及价格的通知,将临床必需的肿瘤基因检测项目悉数纳入医保,报销比例高达90%,全面涵盖PCR(多聚酶链式反应)、NGS(高通量测序)、IHC(免疫组化)、FISH(原位荧光杂交)等技术平台项目,解决了精准治疗“最后1公里”的核心问题,让此前因经济负担而放弃基因检测和靶向治疗的患者再无后顾之忧。

靶向治疗之前,为什么要进行基因检测?
靶向治疗已成为癌症治疗的重要手段,但是每款靶向药物想要做到“有的放矢”,必须通过准确的基因检测来“精准制导”。以我国高发的肺癌为例,85%以上的肺癌为非小细胞肺癌,其中,大约40%的患者携带着EGFR基因突变,大约5%携带ALK融合/重排,大约1-2%携带ROS1融合,这些患者服用对应的靶向药物,能获得很好的治疗效果。如果不做检测盲目用药,反而会造成滥用药、误用药的严重后果,即耽误自身的治疗也浪费社会医疗资源。因此,国家卫健委颁布《新型抗肿瘤药物临床应用指导原则(2021年版)》,明确指出:对于有明确靶点的药物,须遵循基因检测后方可使用的原则。
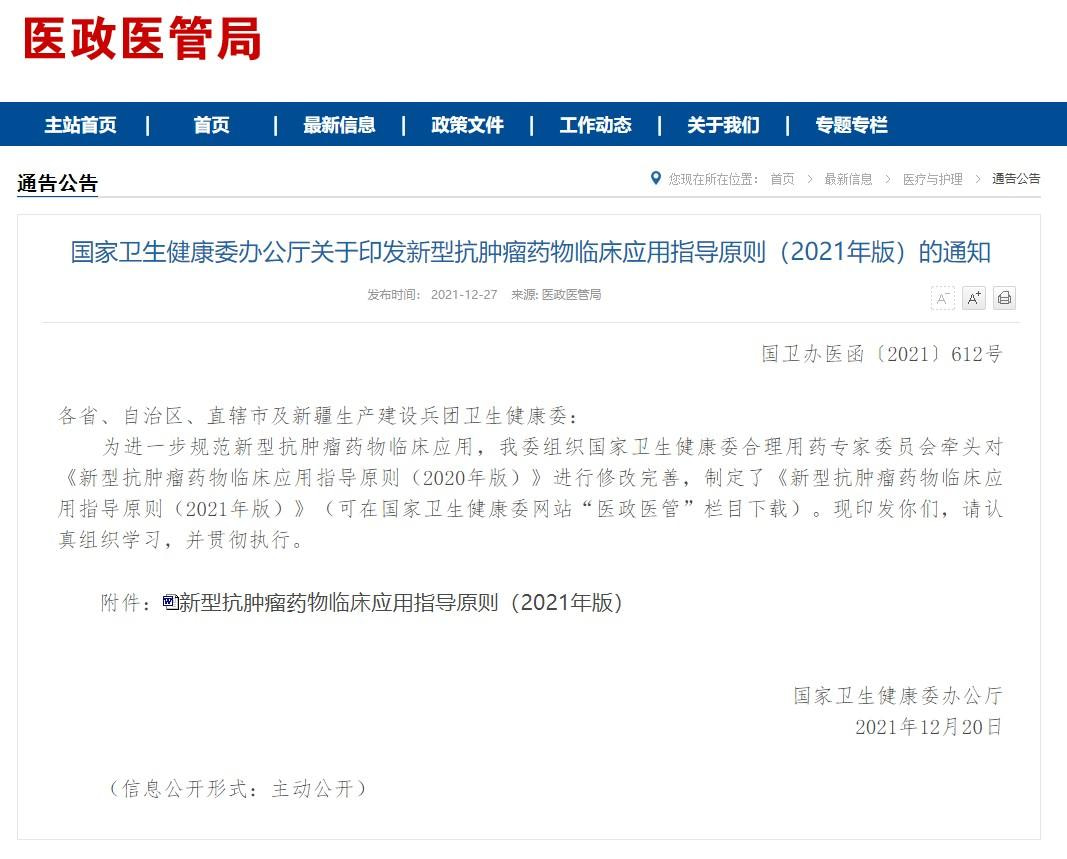
基因检测纳入医保是大势所趋,全国各省市逐步落地实施
无论是诊疗指南、法规要求,还是从医保基金高效使用的角度,都要求患者先进行基因检测,明确具有特定的基因靶点后,再使用对应的靶向药物进行治疗。目前,大部分靶向药物已纳入医保,极大地减轻了患者的经济负担。根据《2021年国家医保药品目录》要求,患者在医保报销时,需要提供相应的肿瘤基因检测证据,但是肿瘤基因检测在绝大多数地区尚未纳入医保,需要患者自费。基因检测费用少则三四千,动辄一两万,面对高昂的费用,有些患者选择不做检测盲吃靶向药物,导致药物误用滥用,还涉嫌骗保套保;更多患者花了钱送到医院之外的实验室做检测,但是检测质量没有保障,存在错检错治的风险。
面对强烈的民间呼吁以及人大代表的提案,10月12日,国家医保局就此给予正式回应:部分地区已将部分基因检测项目纳入医保支付范围。对于更多“安全有效、费用适宜且收费标准明确”的基因检测项目,也将有望纳入医保!
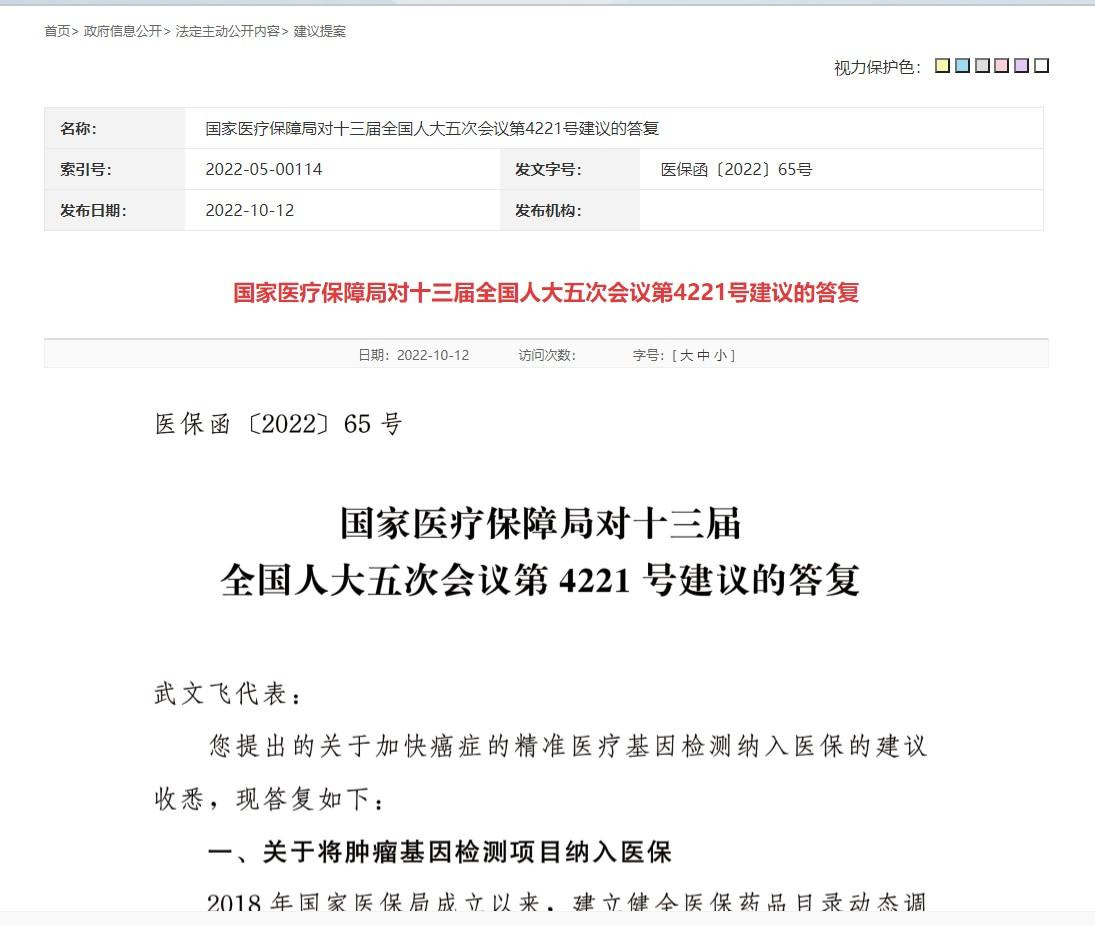
近期,我们欣喜地看到,作为医改先锋的福建省医保局陆续发布公告,将临床必需的肿瘤基因检测项目悉数纳入医保,很好地贯彻了大会提出的“一切为了人民健康”的精神,最大程度发挥医保基金的全民保障作用,让肿瘤患者从中获益。
依托医保保障,患者将不再承受检测乱象
由于资本的无序扩张以及临床监管的缺失,肿瘤基因检测市场长期以来存在诸多乱象:个别商家、医生利用医疗信息不对称的客观情况,在商业利益的驱使下,很多患者明明可以在医院内完成的基因检测,却被引导到院外第三方检测机构进行检测,有些第三方机构检测能力不足、检测试剂不合规,导致检测结果错误的现象频发。还有个别不良商家利益熏心,虚假宣传,诱导患者过度检测,甚至不做检测直接出具检测报告,导致患者人财两空,造成极大伤害,加深了医患矛盾和医疗纠纷。
基因检测纳入医保后,患者完全可以在医院内完成基因检测,基于检测结果用药,同时享受检测和治疗的医保报销,不再需要外送标本去质量监管可能不到位的第三方检测机构进行基因检测,避免了各种风险,真正做到让医生放心开药,患者放心吃药。
谈癌色变,不仅源自癌症本身对生命的危害,还有高昂癌症诊疗费用对一个家庭的摧毁。随着国家医改力度的不断加强,在药物费用和检测费用的“双重减负”下,癌症诊疗门槛大幅度降低,广大癌症患者将真正迎来精准治疗的“新生曙光”。
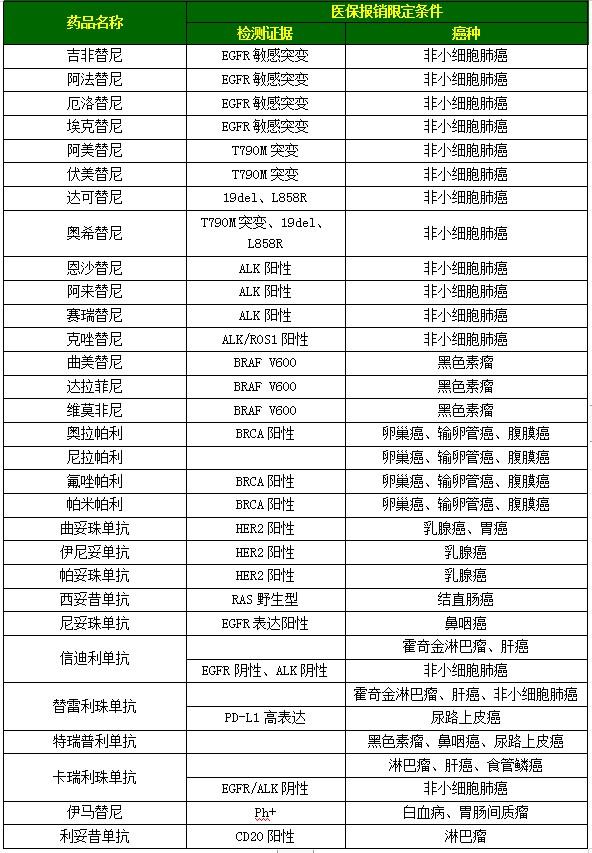
附表1、《2021年国家医保药品目录》中抗肿瘤靶向药物的医保报销限定条件